Глава ФФОМС Дмитрий Рейнхарт попытается внедрить в России полномасштабную программу обязательного лекарственного страхования граждан уже к 2010 году. Здоровье граждан является важнейшим элементом богатства страны, что стало очевидно в последние годы, когда во всех отраслях чувствуется дефицит трудовых ресурсов. Население сокращается, позволить ему еще и болеть — слишком расточительно с точки зрения экономики.
Сохранение здоровья трудоспособного населения страны невозможно без резкого роста качества и доступности медицинской помощи, полагает глава ФФОМС Д. Рейнхарт. Качество же во многом определяется доступностью эффективных лекарств: ни один самый квалифицированный врач не может провести лечение больного без медицинских препаратов. Однако в настоящее время по показателям подушевого потребления лекарственных средств Россия уступает многим развитым государствам.
ФФОМС оценивает подушевое потребление лекарственных средств в России в 2007 г. в сумму около 80 долл., в то время как в странах Западной Европы этот показатель варьируется от 245 евро в Италии до 362 евро в Швеции. В 2004 г. в РФ этот показатель не превышал 46 долл., и следует заметить, что положительная динамика последних лет во многом обусловлена появлением программы льготного лекарственного обеспечения отдельных категорий граждан, ориентированной преимущественно на граждан, частично или полностью утративших трудовую функцию.
Теперь глава ФФОМС собирается охватить лекарственным страхованием все население, в том числе трудоспособную его часть. Дело в том, что ситуация с потреблением лекарственных средств работающими гражданами сложилась парадоксальная. Люди, платящие налоги, то есть те самые, на ком держится система государственной медицины, чаще всего не получают квалифицированной врачебной помощи. Отсутствие времени на очереди в поликлиниках, низкая культура потребления лекарств и неконтролируемый отпуск рецептурных препаратов привели к массовому «самолечению», что не позволяет обеспечить раннее выявление заболеваний. Это, в свою очередь, сводит на нет усилия по развитию профилактической функции медицины и не только стимулирует развитие преимущественно дорогостоящей стационарной медицинской помощи, но и повышает показатели инвалидизации и смертности. Бороться с таким явлением призвана разрабатываемая ФФОМС Концепция общероссийского лекарственного страхования.
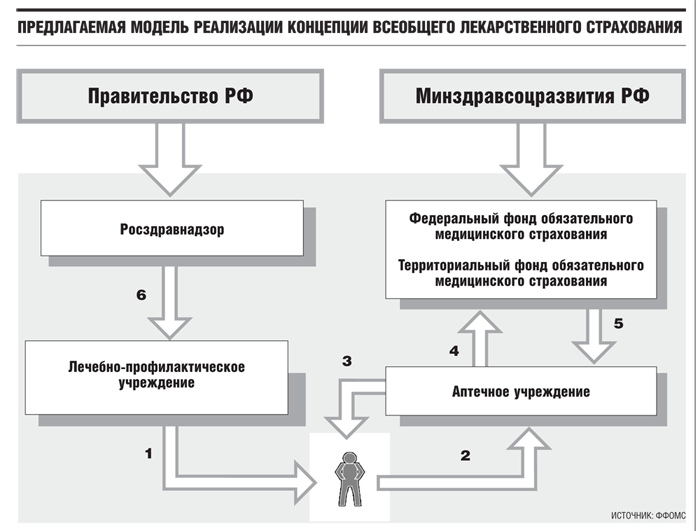
Разработчики Концепции всеобщего лекарственного страхования особенно упирают на ее простоту: отсутствие дифференциации граждан по принципу принадлежности к той или иной категории упростит учет и контроль над операциями в системе ОМС. В качестве основополагающего документа, подтверждающего право на получение лекарства по страховке, традиционно будет выступать рецепт врача (фельдшера).
Однако авторы Концепции отметили, что опыт реализации программы льготного лекарственного обеспечения выявил системную ошибку, связанную с использованием рецепта как документа, подтверждающего принятие государством определенных финансовых обязательств, обусловленных стоимостью отпускаемого по рецепту лекарства. Данная модель предусматривала, что именно врач, выписывая рецепты, фактически формировал расходные обязательства Российской Федерации.
При этом за годы существования программы льготного лекарственного обеспечения так и не был создан эффективный механизм реализации персональной ответственности врача в случае необоснованного назначения им лекарственных средств (или оформления рецепта с нарушением действующего порядка). Впрочем, предполагается, что эта проблема может быть решена путем закрепления финансовой ответственности за выписку льготного рецепта не только за врачом, но и за учреждением — поставщиком медицинских услуг в рамках системы ОМС.
Пилотный проект по лекарственному страхованию всех категорий граждан ФФОМС планирует запустить уже в 2009 г., и если он окажется успешным, то в 2010 г. станет возможным введение общероссийского лекарственного страхования. В качестве источника финансирования проведения опытной апробации сможет выступать профицит налоговых средств системы ОМС, аккумулированный ФФОМС. Предварительные расчеты показали, что совокупные расходы на проведение пилотного проекта на одной (усредненной) территории (например, в Кемеровской области) не превысят 750—800 млн руб.
Планы, как видно, амбициозные. Для граждан такая программа стала бы настоящим подарком: здоровье ухудшается, а лекарства дорожают. Главное, по мнению независимых экспертов, не ошибиться в расчетах, чтобы не вышло, как в 2005 г., когда программа ДЛО захлебнулась из-за отсутствия средств, вызванного неверными расчетами. Ну и конечно, «человеческий фактор» скорее всего тоже сработает «в минус» — всегда найдутся врачи, выписывающие рецепты за взятку, и больные, перепродающие лекарства, купленные со скидкой по страховке. Сможет ли программа реально заработать, как, например, в Германии, где страховка компенсирует порядка 90% стоимости лекарств, покажут ближайшие годы.
ОСНОВНЫЕ ПУНКТЫ КОНЦЕПЦИИ:
-
всеобщность — программа охватывает всех граждан Российской Федерации, застрахованных в системе ОМС;
-
обязательность — участие в программе носит обязательный характер, граждане Российской Федерации не вправе отказаться от участия в ней;
-
целевая ориентация на сохранение здоровья трудового потенциала населения Российской Федерации — центральным элементом программы является обеспечение условий повышения качества медицинской помощи, оказываемой застрахованным по ОМС не утратившим трудовую функцию гражданам, за счет увеличения доступности современной высокоэффективной лекарственной терапии;
-
инкорпорирование в систему ОМС — являясь составной частью государственного социального страхования, программа лекарственного страхования реализуется как неотъемлемая часть программы государственных гарантий;
-
принцип паритетного солидарного участия — важнейший принцип реализации программы — предполагает реализацию программы на принципе паритетного софинансирования гражданами стоимости фактически отпущенных им лекарственных средств;
-
принцип отделения социальной составляющей — данный принцип предполагает обеспечение равных условий доступа к лекарственной помощи, оказываемой в рамках программы, вне зависимости от социального статуса застрахованного гражданина;
-
принцип организационной простоты — с учетом масштаба программы успех во многом обусловлен выбором простой модели ее реализации.
